認知症の中核症状と行動・心理症状(BPSD/周辺症状)

認知症の症状は、中核症状と行動・心理症状(BPSD/周辺症状とも言います)の大きく2つにわかれます。
このページでは、中核症状と行動・心理症状の関係や、個別の症状、具体的な症例、介護現場で実践されている対応と改善策について解説します。
- この記事の目次
認知症の症状は、大きく2つに分けられる
認知症では、脳の病的な変化や病気などによる脳の障害により脳の細胞が壊れます。その脳の細胞が担っていた役割が失われることで起こる症状を「中核症状」と言います。
一方、中核症状によって引き起こされる二次的な症状を「行動・心理症状」や「周辺症状」と言います。BPSD(Behavioral and Psychological Symptoms of Dementia)という略語も使われています。
中核症状と行動・心理症状の関係
A「認知症が発症して今まで出来ていた事…掃除や洗濯等の家事や趣味で行ってきた活動が、認知症という病が原因で少しずつ上手く出来なくなってきた」
B「その方は落ち込みやすく、Aが原因で精神的に不安定になった」
Aは認知症の中核症状がみられる状態です。 しかし、人には性格があり、失敗を気にしない人もいれば深く落ち込む人もいます。Bのように落ち込みやすい性格の方の場合「不安」の行動・心理症状が出てくることもあります。また、自分に厳しく「何故出来ないんだ」と自分を追い込むような性格の方だと「焦燥(焦り・怒り)」に変わる場合もあります。
行動・心理症状には必ず「中核症状と本人が持ち合わせた性格や環境に起因する理由」があり、その理由を理解し適切な対応をとることで本人が穏やかに生活する事が可能となります。逆に理解されない事で行動・心理症状がより悪化し介護が困難となるケースもあります。
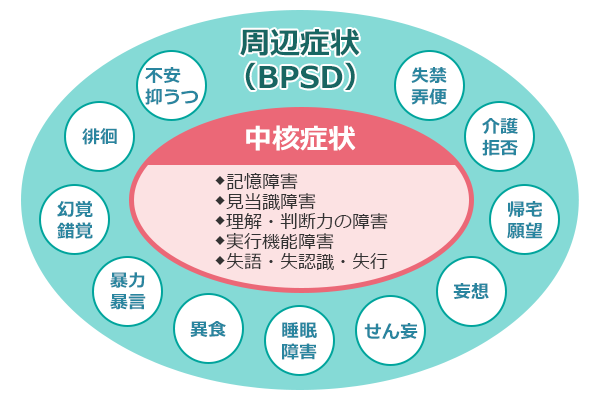
「中核症状」とは?
中核症状とは一般的に「認知症の方なら誰でも現れる症状」のことです。以下のような症状が見られる場合があります。
記憶障害
認知症の方に早期からみられる症状のひとつが記憶障害です。
もの忘れや、さっき起きた出来事が思い出せない、覚えていたことや知っている人の名前が思い出せないなどの症状がみられます。
見当識障害
見当識とは、自分が今どのような状況にいるのかを正しく把握する能力のこと。見当識障害では、年月日や時間、季節、場所、人物などが分からなくなります。また、周囲の人との関係性も分からなくなります。
まず、最初にみられるのが年月日や曜日、時間、季節が分からなくなります。そのため、遅刻が多くなる、ごみの日が分からなくなる、受診日に通院しない、季節に合わない服を着るなどの行動がみられます。
次に、場所が分からなくなります。いつも通っている近所のスーパーに出かけたのに道に迷う、トイレの場所がわからなくなり間に合わずに失禁をしてしまうなどの行動がみられます。
そして、人物が分からなくなります。自分の子供に対して「あなたは誰?」と質問したり、自分の親が亡くなったことも理解できない場合もあります。
理解・判断力の障害
理解・判断力の障害とは、物事の理解に時間がかかり、一度に複数のことを言われる、行動しようとすると理解が難しくなる症状です。また、いつもと違う出来事に対して混乱する場合があります。 「寒いから気をつけてね」「トイレ、大丈夫?」などの曖昧な表現や、「たくさんみかんを頂いたんだけど、もらってくれない?」などの推測する必要がある表現は理解がしにくくなりますので、「風邪ひかないように上着を着ましょう」「そろそろトイレに行きましょう」「みかん、食べてね」といった具体的な表現で指示を心がけましょう。
実行機能障害(遂行機能障害とも言われます)
実行機能とは、物事を論理的に考えて、計画を立てて実行することです。例えば、今日の夕飯のメニューを考えて、家にある食材と買いに行く食材を選択し、買い物に行くという一連の行動のこと。実行機能に障害が起こると、物事を計画的に考えて効率的に実行できなくなります。例えば、洗濯をしながら掃除を行い、掃除が終わってから洗濯物を干すといった複数の行動を計画的に実践することが難しくなります。 また、予想外の出来事に対して、他の手段を考えて適切な方法で対処できなくなります。例えば、いつも通る道が道路工事をしているため通行できない場合、どうしたら良いのか分からなくなります。
失語・失認・失行
失語
失語とは、言葉を司る脳の部分が機能しなくなり、言葉がうまく使えなくなる状態です。失語には、運動性失語(ブローカ失語)と感覚性失語(ウェルニッケ失語)の2種類があります。
運動性失語(ブローカ失語)
相手の話は理解ができますが、言葉が出にくく、間違いが多くなり、文字を書くことも難しくなります。聞き手から何度も聞かれたり、思うように話せない苛立ちから、話す意欲をなくす人もいます。そのため、「ゆっくり話して下さいね」と緊張しないで話せるような態度を示すことや、「~~のことですね」と確認をしながらコミュニケーションを図ることが大切です。
【症状例】
・『テレビ』を「これは何ですか?」と質問すると、『エレビ』と答える
・「今、どんな症状がありますか?」と質問すると、「…チェ…ウゴツ…ナク(手が動かない)」と、意味は理解できているが、言葉が明瞭に出てこない
感覚性失語(ウェルニッケ失語)
言葉は流暢に出てきますが、相手の話や書かれた言葉の意味を理解することはできません。そのため、聞き手は話し手の言いたいことをなかなか理解することができません。短い言葉で話す、ジェスチャーを取り入れる、はい/いいえで答えられるような質問にする、などコミュニケーションを工夫しましょう。
【症状例】
・『テレビ』を「これは何ですか?」と質問すると、『デンワ』と答える
・「今、どんな症状がありますか?」と質問すると、「メガネがね、動かなくて、重いけれども。」と、意味が通じない言葉を答える
失語により、一生懸命話しても思うように話せないもどかしさやはがゆさ、聞き手に理解してもらえないことにより、話すことが嫌になってしまう場合があります。聞き手は、きちんと目を見て「聞いていますよ」という傾聴の態度で接しましょう。
失認
失認とは、身体的には問題がなくとも、視覚・聴覚・触覚・嗅覚・味覚による認知力を正常に働かせ、状況を正しく把握することが難しい状態をいいます。自分の身体が感覚として感じていても、その意味が分からない状態です。
【症状例】
・触られている事実は分かっていても、その部分が分からない
・麻痺であることを理解できない
・目でピアノを見ても認識できないが、音色を聴くとピアノと認識する
また、自分の身体の半分の空間が認識できない半側空間無視の状態も、失認の一つです。半分の空間が認識できないため、食事を半分残したり、絵を対象物の半分だけ描いたりします。道を歩いている時に、電柱や人、車にぶつかる恐れもあるため、外出時に付き添うなど事故などへの注意も必要です。
失行
失行とは、身体を動かす機能の障害はみられず、行動しようとする意思はあるものの、今までの生活で身につけていた動作が行えない状態です。
【症状例】
・ズボンの履き方を忘れ、頭や袖を通してしまう
・箸やはさみの使い方がわからない
・指示された行動を実行に移せない(自分から手を洗うことはできても、人から「手を洗って下さい」と指示されたことがわからない)
・ボタンをかける、箸で豆を摘む、など指先の巧緻性が低下する
複数の手順や工程を経ることは失行の方には難しい場合が多いです。工程の数を減らしたり、使い慣れた道具を使用する、難しい作業の場合は目印等を付けて本人に分かりやすくするといった工夫が必要になります。
「行動・心理症状(BPSD)」とは?

認知症の行動・心理症状(BPSD)は周辺症状とも呼ばれており、中核症状が元となって、行動や心理症状に現れるものです。本人の性格や環境、心理状態によって出現するため、人それぞれ個人差があります。
病気をよく理解して適切に対応したり、リハビリなどを行うことで、改善する場合もあります。
「行動・心理症状(BPSD)」の種類
不安・抑うつ
認知症になり、様々な認知機能が落ちてくると、日常生活に支障が出てきます。できないことが増えることから、気分が落ち込む(抑うつ)状態が見られることがあります。介護する側は、本人の不安をあおるような言動はしないよう努めることが大切です。
意欲の低下や不眠、食欲が落ちたり何事にも興味を示さなくなることから、うつ病とも誤解されがちですが、認知症のBPSDとしてのうつ状態です。今まで趣味や外出を楽しんでいたのに、家に引きこもりがちになる・無関心になる場合が多いと言われています。
うつ状態はあらゆる認知症で見られる症状ですが、特にレビー小体型認知症で多く見られる症状として挙げられています。
「認知症」と「うつ」は混同されやすい症状であると共に、認知症となった後にうつを併発することもあります。
認知症による徘徊
見当識障害や記憶障害などの中核症状出現の影響や、寂しさ、ストレスや不安などが重なって、絶えず歩き回る「徘徊」が起こることがあります。介護者がそばにいない場合、脱水や過労、転倒や交通事故・発見されずに行方不明となる恐れもあります。
がみられた場合は、その理由を聞き、本人の気持ちに寄り添うことが大切です。「どちらにお出かけですか?」と落ち着いて声をかける、「今は夜なので、真っ暗ですよ。明日、明るくなってから行きませんか。」と無理に徘徊をやめさせない、「ご一緒させて下さいね。」と一緒に歩く、「テレビでも観ながら一緒にお茶を飲みませんか。」気をそらすような声かけなどの対応を心がけてみましょう。
弄便(ろうべん)
弄便(ろうべん)とは、便をいじったり、自分の体や寝具・壁などに擦りつける行為です。認知症が進行し、便に対する認識が薄れてしまったり、おむつ内に失禁したことによる不快感、羞恥心など、様々な理由によって起こります。
介助すればトイレが利用できる方であれば、できるだけオムツを使わずトイレで自然排泄ができるよう環境を整備すると、弄便の頻度が減る場合もあります。
繰り返し起こるこの症状によって介護側が疲弊しないよう、原因や適切な対応、予防策について知ることも大切です。
物盗られ妄想
よく見られる症状のひとつです。認知症が進行すると、いつ、どこに、何をしまい込んだかを忘れてしまいます。自分が置き忘れた自覚がないため、「盗まれた」と家族や介護者など身近な人に疑いの目を向けるようになります。これが「物盗られ妄想」です。
疑われた側にとっては怒りや悲しみを感じることもありますが、記憶障害だけでなく、「自分が失くしてしまった」という不安・焦り・自信の喪失なども要因のひとつと考えられていますので、本人の話をよく聞き、誠意ある対応が必要です。
物がなくなりやすい環境が要因である事もあります。財布や貴重品を入れる場所に予め目印を付けたり大きな文字で書いておくと本人にも理解できるようになる場合もあります。また、できる限り本人が探し出せるようにしましょう。家族や介護者が見つけることで、関係性の悪化を最小限にとどめることにつながります。
その他、めがねや補聴器、ティッシュペーパーなど日々使用する物は、100円ショップなどで売っているかごに入れておきます。透明で中に何が入っているか分かりますし、手がついているので持ち運びもしやすいです。入浴時や就寝時にかごを持って移動すれば、あちこちに置き忘れることも防止します。
認知症によるせん妄
体調不良や薬の影響、環境の変化などによって意識障害が起こり、混乱した状態になることがあります。時間や場所がわからなくなったり、幻覚を見たり、興奮するなどの精神症状が現れ、人格が変わってしまったように感じることもあるでしょう。暴れたり、周囲に対する暴言や暴力が出ることもあり、治療や看護にも大きな影響を及ぼします。
脱水や便秘、インフルエンザ、睡眠不足(昼夜逆転)、環境の変化、薬の副作用などによってもせん妄は起こります。様々な要因が重なり合い、原因を特定しにくい場合もあります。そのため、予防には日々の体調管理が不可欠です。例えば、水分を摂る時間を決めて、脱水や便秘の予防を行います。また、日中の活動を増やし、腸の動きを良くすると共に、昼夜逆転を予防します。
幻覚
実在しない知覚の情報を、実在するかのように体験する症状です。実際にないものが「見える」幻視のほか、幻聴・幻味・幻臭・体感幻覚などがあり、レビー小体型認知症で多くみられるのが幻視だと言われています。また、アルツハイマー型では幻聴が現れることがあります。
本人にとっては現実に見える(聞こえる)症状のため、否定はせず、安心させることを心がけましょう。幻覚として見えていると思われる存在がある場所に一緒に行き、「今は見えませんね」「聞こえませんね」と冷静に確認して安心してもらうのもひとつの方法です。
暴力・暴言
不満や不安・苛立ちが募ったときに、健常な時は理性で抑えていた衝動が暴力・暴言となって現れることがあります。認知症が進行すると、思っている事を表現することが難しくなったり、脳の機能が低下して感情を抑えられなくなるのです。
対応には、暴言・暴力の背景にある原因や本人の気持ちをよく知ることが大切です。介護者が介護の在り方を見直したり、本人の意向と真摯に向き合い誠意ある対応をとることで、症状が落ち着くこともあります。
また、暴力や暴言の前段階として、イライラする、不満そうな表情をする場合があります。このような予兆を見逃さずに、「どうかされましたか」「何かご心配なことがありますか」「一緒に散歩しませんか」などの声かけを行うことで気分転換につながり、それ以上の感情の高ぶりを抑えられる場合があります。
介護拒否
認知症の方が、介護を嫌がることがあります。 介護者や家族は、対応に困ったり途方に暮れることもありますが、本人には嫌がる理由があります。認知機能の低下により介護の意味がわからなかったり、自尊心から嫌がるなど理由は様々ですが、その理由を聞き、本人が心地よく介護を受けられることが重要です。
介護する側には介護の「拒否」であっても、認知症の方にとっては「嫌だという意思表示」であることを理解しましょう。
失禁
失禁は、加齢に伴い男性の場合は「前立腺肥大」、女性の場合は骨盤の底を支えている筋肉(骨盤底筋群)が緩んだ「腹圧性尿失禁」により起こります。しかし、認知症の場合は「機能性尿失禁」です。
例えば、排尿機能自体は正常でも、「トイレに行くまでに時間がかかり、間に合わない」「トイレに手すりなどがなく、ズボンを下す時に安定した姿勢を保つことができない」「ボタンをはずすことができない」などの加齢によるADL(日常生活動作)の低下によって起こる場合があります。このような場合は、その人に合わせた排泄リズムを考慮し、「そろそろトイレに行きませんか」などの声かけを行う、手すりをつける、「ボタンをはずすのはお手伝いしますね」といった排泄環境を整えることにより、最小限の介助で自立した排泄行動が取れます。 一方、認知機能の低下によって、「トイレに行きたいことが伝えられない」「トイレの場所や使い方がわからない」「尿意が認識できない」「排泄行為自体がわからずトイレ以外の場所で排泄してしまう」などのケースが見られます。
トイレの表示を張り紙などで「便所」とわかりやすくする、「お茶を飲む前に、トイレに行きませんか」「お風呂の前にお手洗いを済ませましょう」など生活リズムに合わせて定期的にトイレに誘導するなどの対応により、改善が見られることもあります。
睡眠障害(不眠、昼夜逆転など)
高齢になると睡眠が浅くなり、中途覚醒も増えるのが一般的です。加えて認知症は、体内時計の調節に大きな影響を与え、睡眠のリズムが崩れやすくなります。不眠や昼夜逆転も、夜間にきちんと眠れないために起こる睡眠障害のひとつです。
夜間に十分な睡眠を確保できないと、本人の日中の生活に影響をきたすだけでなく、介護者にとっても負担が大きくなります。
例えば、寝る前にゆったりとした気持ちになれるように音楽を聴いたり、たらいに湯を入れて足を温めることで眠気を誘います(足浴)。
また、起きる際は、カーテンや雨戸をしっかり開けて日光を浴びて、できる限り生活リズムを整えるとともに、不安を取り除く工夫を取り入れましょう。
帰宅願望
「家に帰りたい」と訴えたり、実際に家を出て行ってしまう症状が「帰宅願望」です。 自宅以外の場所で「帰りたい」という欲求が出ることはもちろん、現在住んでいる家にいても帰宅を訴える場合、「生まれ育った家に帰りたい」と言われる方もいらっしゃいます。時には外に出てしまう場合があり、介護者は対応に困ることもあるでしょう。
帰りたい理由は、寂しさやかまってほしい気持ちから生じる場合や、置かれた環境や本人の状態によって個々に異なりますが、落ち着かない環境にいる時に、安心できる場所に帰りたいと考えるのは自然なことです。認知症の方の帰宅願望もそれと同じと考えてみましょう。帰宅したいという気持ちを受け止め、本人の立場に立って対応することが大切です。
異食
食べ物ではないものを口に入れてしまうことを「異食」と言います。特に認知症が進んだ中期以降で見られる場合が多い症状です。認知機能の低下により、食べ物かどうかの判断がつかなくなることの他、不安やストレス、体調不良から起こります。
手の届く範囲のものを何でも口にしてしまう危険性があるため、手に届く範囲になるべく物を置かないよう気をつけましょう。特に注意が必要なのは、ビニールや洗剤、電池やたばこといった、生命の危険にさらされる恐れがあるものです。
例えば、枕元にティッシュペーパーや、ベッド周りにおむつ、ビニール手袋、お尻拭きなど排泄物品を使いやすいように置いている場合もあります。本人の目のつく範囲や手の届く範囲には置かないようにしましょう。場合によっては救急車を呼ぶ等緊急の対応が必要になることを覚えておきましょう。
参考文献:1)今井幸充.認知症を進ませない生活と介護.法研,平成27年,p54~55.
- 認知症予防医/広川慶裕医師の新刊「脳のスペックを最大化する食事」7/20発売
- 認知症予防医/広川慶裕医師の新刊「潜伏期間は20年。今なら間に合う 認知症は自分で防げる!」
- 広川慶裕医師の、認知症予防のことがよく分かる『認トレ®️ベーシック講座』開講!
- 知ると知らないじゃ大違い!民間介護保険って何?
- 酸化ストレスを減らすと認知症予防に!秘密はサプリメント
- ユッキー先生の認知症コラム第92回:あるべき姿の認知症ケア
- 認知症専門医による認知症疾患啓発イベントを開催
- ポイントは食生活にあった。認知機能維持に必要なのは・・・
- 認知症予防は40代から!摂ると差が出る栄養素とは。
- 山口先生のコラム「やさしい家族信託」第17回:Q&A 外出自粛で、認知機能の低下が心配。家族信託、遺言、後見、今できることが知りたい
- 個別の認知症の症状についてはこちらから








